- شنبه ۵ تیر ۹۵
- ۱۸:۰۷
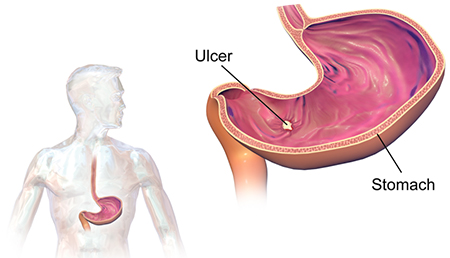
عوارض جانبی ایبوبروفن از نظر شدت بیشتر از آسپیرین است
هر دارویی که مصرف می کنیم علاوه بر اثرات مثبتی که دارد عوارض جانبی نیز بر جای می گذارد. برخی از داروها می توانند باعث آسیب معده شوند و مشکلاتی مانند زخم، خونریزی، افزایش اسید معده و غیره بروز کنند.
در این مطلب با چهار داروی آسیب رسان به معده بیشتر آشنا می شویم.
آسپیرین
آسپرین
به طور گسترده ای در درمان دردها و تب استفاده می شود. این قرص باعث ایجاد
زخم های ریز در معده شده و احتمال خونریزی گوارشی را افزایش می دهد.
آسپیرین مانع از تولید پروستاگلاندین ها می شود. این مواد که توسط بدن
تولید می شوند، در حفاظت از مخاط معده و روده نقش دارند.
ایبوبروفن
ایبوبروفن
از خانواده ی ضدالتهاب های غیراستروئیدی است که به شدت به مخاط دستگاه
گوارش آسیب زده و باعث ایجاد زخم ها و سوراخ هایی در معده می شود. عوارض
جانبی ایبوبروفن از نظر شدت بیشتر از آسپیرین است.
قرص های 200 میلی گرمی مانند ادویل بدون
نسخه به فروش می رسند و به همین دلیل این مسکن ها جزو داروهای پرمصرف بین
مردم محسوب می شوند. البته بیش از این دوز یعنی ایبوبروفن 400 میلی گرم با
تجویز و نسخه پزشک به فروش می رسد.
یادتان باشد که بدون تجویز پزشک
نباید ایبوبروفن را بیش از سه بار در روز مصرف کنید. توصیه می کنیم داروهای
ضدالتهاب را بین غذا و با یک لیوان آب مصرف کنید.
تا حد امکان از مصرف خودسرانه این داروها بپرهیزید و برای برطرف کردن سردردهای ساده به سراغ ادویل نروید.
کورتون ها
مصرف
کورتون باعث درد معده بخصوص در شروع مصرف می شود، اما زخم یا سوراخی در
معده ایجاد نمی کند. در عوض در افراد حساسی که دچار زخم هستند مصرف این
داروها باعث کند شدن روند بهبودی می شود. باید بدانید که مصرف کورتون ها
باعث افزایش ترشح اسید معده می شود.
پلاویکس
قرص
های ضدانعقاد خون که برای تسهیل گردش خون و کمک به پیشگیری از سکته قلبی و
مغزی و همچنین دیگر مشکلات مربوط به جریان خون مانند تصلب شرایین مصرف می
شوند، امکان خونریزی معده را بالا می برند. در واقع افزایش احتمال خونریزی
در مخاط معده جزو عوارض جانبی این داروها محسوب می شود.
رایجترین علائم زخم معده، درد سوزشی که از جناغ سینه تا بالای ناف میتواند احساس شود
حتما تا به حال اسم زخم معده را شنیدهاید. این بیماری به معنی نوعی آسیب خوشخیم در معده است که نام دیگر آن «پپتیک اولسر» است.
در گذشتههای نهچندان دور تصور میشد شیوه زندگی مانند علاقه زیاد به غذاهای پرادویه یا شغلهای استرسزا، ریشه زخم معده هستند اما امروزه پزشکان دریافتند که علت اصلی زخم معده، استرس یا رژیم غذایی نیست بلکه آلوده شدن به باکتری خاصی به نام هلیکوباکتر پیلوری علت اصلی آن است.
این باکتری در بزاق وجود دارد و از طریق استفاده از قاشق و چنگال فرد آلوده یا خوردن غذای نیمه کاره دیگران منتقل میشود. برخی از داروها مانند آسپیرین، ایبوپروفن، ناپروکسن، کتوپروفن و برخی داروهای درمانکننده بیماری آرتریت (درد و ورم مفاصل) ازجمله این داروهاست که میتوانند باعث زخم معده شوند به همین علت باید از مصرف هرگونه دارو بدون مشورت با پزشک خودداری کنید. مصرف سیگار و الکل هم از دیگر علل زخم معده است.
علائم زخم معده
رایجترین علائم زخم
معده، درد سوزشی که از جناغ سینه تا بالای ناف میتواند احساس شود. درد
زخم معده به علت تماس اسید معده با منطقه آسیب، ایجاد میشود. درد زخم
معده از یک ساعت بعد از غذا خوردن شروع میشود و تا ساعتها ادامه پیدا کند
همچنین شبها شعلهور شده و میتواند فرد را از خواب بیدار کند. درد زخم
معده در زمان خالی بودن معده بدتر میشود لذا باید از گرسنگی اجتناب کرد.
زخم معده میتواند برای مدتی فروکش کند ولی بعد از چند هفته علائم زخم معده
برمیگردد لذا حتما باید برای درمان زخم معده به پزشک مراجعه کرد.
علائم زخم معده و نشانه های آن در موارد کمتر :
* بالا آوردن خون، که با رنگ قرمز یا سیاه مشخص میشود.
* وجود خون تیره رنگ در مدفوع یا قیری شدن مدفوع
* حالت تهوع یا استفراغ
* کاهش وزن بدون دلیل
*
تغییر اشتها که فرد باید هر چه سریعتر به پزشک مراجعه کند. البته باید
دقت داشت که هر دردی زخم معده نیست. مهمترین بیماری که علائم مشابه زخم
معده دارد حمله قلبی است لذا از خود درمانی جدا بپرهیزید.
در روش آندوسکوپی، پزشک توسط لوله باریکی که از دهان وارد معده شما میکند و داخل معده را می بیند
پزشک برای تشخیص زخم معده از آندوسکوپی استفاده میکند. در روش آندوسکوپی، پزشک توسط لوله باریکی که از دهان وارد معده شما میکند و سر آن نور است، داخل معده را میبیند و ممکن است از لایه داخلی معده، نمونهبرداری کند (یعنی تکهای بردارد) تا وجود هلیکوباکترپیلوری را بررسی کند. آزمایش خون و آزمایش تنفس نیز برای تشخیص هلیکوباکترپیلوری بهکار میروند.
معمولا در افراد جوان اگر علامتهایی مانند کاهش وزن، کمخونی، استفراغ و احساس گیر کردن غذا وجود نداشته باشد و فقط درد معده داشته باشند، باید از آنها آزمایش خون و تست تنفسی برای میکروب هلیکوباکتر گرفته شود و درصورت اثبات آن، درمان شوند. ولی در افرادی که بالای 40سال دارند یا دچار کم خونی، تهوع و استفراغ هستند یا احساس گیر کردن غذا دارند حتماً باید آندوسکوپی انجام شود چون سرطان معده در کشور ما شایع است.
درمان زخم معده
اگر
مبتلا به باکتری هلیکوباکترپیلوری باشید حتما باید درمان آنتیبیوتیکی
چند دارویی برای مدت دوماه استفاده کنید. همچنین داروهای کاهشدهنده اسید
معده مانند رانیتیدین، فاموتیدین، امپرازول و... به کاهش درد معده کمک
میکند. اگر زخم معده خونریزی شدید داشته باشد، ممکن است آندوسکوپی برای
سوزاندن زخم و کاهش خونریزی لازم باشد. اگر خونریزی با آندوسکوپی کنترل
نشود یا سوراخشدگی زخم رخ دهد، آنگاه جراحی مورد نیاز خواهد بود.
زمان مراجعه به پزشک
زخم
پپتیک، زخمی نیست که شما بتوانید به تنهایی و بدون مراجعه به پزشک آن را
درمان کنید. اگرچه داروهای بلوکهکننده اسید و آنتیاسیدها، درد را تسکین
میدهند اما این بهبودی، کوتاهمدت است. چنانچه علائم یا نشانههایی از زخم
معده مشاهده کردید، برای درمان زخم معده حتما به پزشک مراجعه کنید. و از
طرف دیگر درد معده شما ممکن است نشانه بیماری خطرناک دیگری مثل حمله قلبی
باشد، پس اگر با درد معده به پزشک مراجعه کردید و او برایتان نوار قلب
درخواست کرد تعجب نکنید.
خطر زخم معده
بیشتر
کسانی که زخم معده دارند، فقط درد معده دارند. برخی افراد هم هیچ نوع
علامتی ندارند. زخمها باعث ایجاد سایر مشکلات جسمی هم میشوند؛ گاهی اوقات
خونریزی میکنند. اگر زخمها خیلی عمیق شوند، میتوانند دیواره معده را
سوراخ کنند. همچنین زخمها میتوانند باعث انسداد معده شوند یعنی از عبور
غذا در معده جلوگیری کنند که در این حالت، تهوع، استفراغ و کاهش وزن دیده
میشود.
درصورت مشاهده علائم هشداردهنده زیر، فوراً به پزشک مراجعه کنید.
1- استفراغ خونی
2- بالا آوردن غذایی که چند ساعت یا چند روز قبل خورده شده است.
3- احساس سرما یا مرطوب بودن پوست
4- احساس ضعف یا سرگیجه غیرعادی
5- مدفوع خونی (خون ممکن است مدفوع شما را سیاه رنگ یا قیریشکل کند)
6- احساس تهوع مداوم یا استفراغ کردن مکرر
7- احساس درد شدید و ناگهانی
8- کاهش وزن پایدار
9- با مصرف دارو، دردتان کم نشود.
10- درد به قسمت پشت بدن کشیده شود.
اگر زخم معده دارید سیگار نکشید و الکل مصرف نکنید
اگر زخم معده دارید حتما موارد زیر را رعایت کنید:
1- تعداد وعدههای غذایی خود را افزایش و حجم هر وعده را کاهش دهید تا معده شما خالی نماند.
2- آهسته غذا بخورید و آن را کامل بجوید.
3- از مصرف گوشت و ماهی دودی و نمک سود شده همچنین انواع شور و آجیلهای پر نمک بپرهیزید.
4- مصرف چای و قهوه و نوشیدنیهای گازدار را کاهش دهید.
5- سیگار نکشید و الکل مصرف نکنید.
6- با آرامش غذا بخورید و از استرس پرهیز کنید.
7- افسردگی، ناراحتی و استرس را از خود دور کنید و فقط بخندید. پس بروید به سوی خنده درمانی!
8- هیچگاه سرخود از آسپیرین یا مسکنهای مانند بروفن استفاده نکنید. در دردهای معمولی میتوانید استامینوفن مصرف کنید.
9- توصیه شده است که مبتلایان به این بیماری از مصرف وعده غذایی حجیم قبل از خواب اجتناب کنند.
10- در گذشته شیر غذای مهمی در درمان
زخم معده محسوب میشد، علت مصرف آن این بوده است که تصور میشد شیر باعث
خنثیسازی محتویات معده میشود اما ثابت شده بهعلت اینکه محتوی کلسیم و
پروتئین شیر بالاست، یک تحریککننده قوی ترشح اسید معده است. به همین دلیل
مصرف متناوب و مکرر شیر برای درمان زخم معده توصیه نمیشود.
11- از قاشق و چنگال دیگران استفاده نکنید، از لیوان دیگران آب نخورید.
12- مواد غذایی مفید برای زخم معده شامل:
عسل، بادام، موز، شیرین بیان، نعناع، بابونه
13- مواد غذایی غیرمجاز در زخم معده شامل:
شیر،
خامه، شیر کاکائو، قهوه، چایی، انواع نوشابهها، الکل، غذاهای ادویهدار
خصوصا فلفل، غذاهای پرچرب مثل آبگوشت، سبزیجات نفاخ مانند کلم، ترب، تربچه،
خیار، شلغم، پیاز و پیازچه، میوههای نفاخ مانند هندوانه، گیلاس، گوجه
سبز، هلو، چغاله بادام و زیتون میوههای ترش مانند پرتقال و نارنگی.
اگر از ما بپرسند علت زخم معده و اثنی عشر چیست، ممکن است به عادت های غذایی مانند مصرف غذاهای ادویه دار، قهوه یا الکل اشاره کنیم. اما با وجود تعجب بسیار، باید گفت آنچه می خوریم و می نوشیم نقش اصلی را در ایجاد زخم ندارد. به عبارت دیگر باید نگرش جدیدی نسبت به زخم های گوارشی پیدا کنید.
زخم گوارشی یا به زبان علمی «اولسر پپتیک» قرن هاست که انسان را گرفتار کرده و علت دقیق آن نیز تا چند وقت پیش نامعلوم بود. در دهه ۱۹۴۰ دکتر «ای استون فریدبرگ» از دانشکده پزشکی هاروارد باکتری مارپیچ غیرمعمولی را در معده افراد مبتلا به «اولسر پپتیک» یافت.
او این فرض را مطرح کرد که این باکتری ممکن است مسوول ایجاد زخم گوارشی باشد، اما از آنجایی که گروه تحقیقاتی او نتوانستند این باکتری را در آزمایشگاه کشت دهند، پژوهش در این زمینه را کنار گذاشت.پزشکان به درمان بیماران با تغییرات رژیم غذایی، آنتی اسید و عمل های جراحی برای چهل سال بعد ادامه دادند.
اما در اوایل دهه ۱۹۸۰ دو پزشک استرالیایی به نام های دکتر «بری مارشال» و دکتر «جی رابین وارن» کشف کردند که چگونه این باکتری را در آزمایشگاه کشت دهند. سپس آنها سعی کردند حیوانات آزمایشگاهی را با این باکتری آلوده کنند.این کار یک شیوه متعارف در پژوهش های میکروب شناسی است، اما آنها در این کار ناموفق بودند زیرا این باکتری که اکنون «هلیکوباکتر پیلوری» نامیده می شود، تنها انسان ها را آلوده می کرد.
دکتر «مارشال» پس از دو سال ناکامی علمی، گام نهایی را با نوشیدن ظرفی از مایع حاوی یک میلیارد باکتری برداشت. یک هفته بعد او دچار علائم ناراحتی معده شد و ۱۰ روز بعد آندوسکوپی معده او نشان داد که بافت معده او به واقع ملتهب است و «هلیکوباکتر پیلوری» در آن جایگزین شده است. خوشبختانه دکتر «مارشال» کاملاً بهبود پیدا کرد و به پژوهش هایش ادامه داد و هر دو محقق زنده و سرحال باقی ماندند تا در ۳ اکتبر سال ۲۰۰۵ به خاطر پژوهش راهگشایشان جایزه نوبل در فیزیولوژی یا پزشکی را دریافت کردند.
● ملاقات با میکروب زخم آفرین
معده شما یکی از بهترین جاها برای رشد یک میکروب است. در واقع «هلیکوباکتر پیلوری» تنها باکتری است که می تواند در معده زنده بماند و رشد کند.
این باکتری بقای خود را مدیون خواص متعددی است که توضیح دهنده قدرت سازگاری منحصر به فرد آن است؛ اول اینکه این میکروب به مقدار کمی اکسیژن برای ادامه حیات نیاز دارد، یعنی حدود یک پنجم مقداری که انسان ها به آنها نیاز دارند، دوم اینکه شکل مارپیچی آن به این باکتری اجازه می دهد در میان لایه مخاطی پوشاننده پوشش معده خود را وارد کند، سوم اینکه این باکتری حداکثر هفت پروتئین شلاق مانند دارد که از انتهای باکتری بیرون زده اند و آن را درون لایه مخاطی حرکت می دهند و چهارم اینکه این باکتری دارای گیرنده های مخصوصی است که به آن امکان می دهد راه خود را در میان مخاط بگشاید و به سلول های پوشش معده بچسبد.
«هلیکوباکتر پیلوری» یک خاصیت دیگر هم دارد که از همه مهم تر است. این باکتری می تواند مولکول های «اوره» (ماده شیمیایی که در بافت ها و مایعات بدنی انسان وجود دارد) را تجزیه کند. این فرآیند باعث ایجاد آمونیاک و دی اکسید کربن می شود و که غلاف ابرمانندی در اطراف باکتری به وجود می آورد و اسید معده که باکتری های معمولی را می کشد، از آن حفاظت می کند. این توانایی برای شکستن اوره امتیاز بزرگی برای «هلیکوباکتر پیلوری» است. اما پزشکان این خاصیت را به امتیازی برای خودشان بدل کرده اند به این ترتیب که با «آزمون تنفسی اوره» وجود عفونت با این باکتری را تشخیص می دهند.
● چه کسی هلیکوباکتر می گیرد؟
بر اساس بهترین تخمین ها حدود نیمی از جمعیت جهان به «هلیکوباکتر پیلوری» آلوده هستند و این میزان شیوع، آن را شایع ترین عفونت باکتریایی در انسان ها می سازد. از آنجایی که این ارگانیسم تنها از طریق آب و غذایی که با مواد مدفوعی عفونی انسان آلوده شده باشند، منتقل می شود، عفونت با «هلیکوباکتر پیلوری» بیش از همه در مناطقی شایع است که ازدحام جمعیت، بهداشت نامناسب و عدم رعایت کافی نظافت وجود داشته باشد. در کشورهای رو به توسعه شیوع عفونت با این باکتری به ۸۰ درصد می رسد. میزان عفونت با این باکتری در یک کشور بر حسب سن و وضعیت اجتماعی- اقتصادی متفاوت است. در امریکا حداکثر ۵۰ درصد از افراد سالمند دارای این باکتری هستند که در دوران کودکی شان که زندگی سخت تر بود، این باکتری را کسب کرده اند. اما تنها ۲۰ درصد کودکان کم سن در حال حاضر این باکتری را دارند.
● هلیکوباکتر چگونه آسیب می رساند؟
«هلیکوباکتر پیلوری» بر خلاف باکتری های استرپتوکوک و استافیلوکوک که روی پوست یا در گلو قرار دارند (بدون اینکه التهابی ایجاد کنند) همیشه باعث التهاب می شود و در این مورد التهاب معده یا «گاستریت» به وجود می آید.
این باکتری انواع مختلفی از سموم را ایجاد می کند که گلبول های سفید را تحریک می کند تا پروتئین های کوچکی (سایتوکاین ها) را تولید کنند. این مواد به نوبه خود چرخه التهاب را بیشتر تشدید می کنند. سویه هایی از هلیکوباکتر که حاوی یک ژن خاص به نام cagA است، بیشتر از همه آسیب رسان هستند.
با این حال حتی این گونه ها نیز از پوشش معده به سایر نقاط بدن گسترش پیدا نمی کنند.گرچه هر کسی که «هلیکوباکتر پیلوری» داشته باشد، دست کم درجاتی از گاستریت را دارد، ولی اکثریت این افراد بدون علامت هستند و حالشان خوب باقی می ماند. اما حداکثر ۳ درصد افراد مبتلا به «هلیکوباکتر پیلوری» دچار زخم پپتیک در معده یا دوازدهه (بخشی از روده که درست پس از معده قرار دارد) و درصد بسیار کمتری از آنها دچار سرطان معده یا نوعی «سرطان لنفاوی (لنفوم) با درجه پایین» به نام MALT می شوند.
سیگار کشیدن خطر زخم های گوارشی و سرطان های مربوط به «هلیکوباکتر پیلوری» را افزایش می دهد و همچنین درمان آنتی بیوتیکی این عفونت را مشکل تر می کند. رژیم غذایی حاوی مقدار زیاد نمک، غذاهای دودداده شده و غذاهای کنسرو شده خطر سرطان معده را می افزایند و بالعکس غذاهایی که حاوی ویتامین ها و سایر مواد آنتی اکسیدان هستند، ظاهراً این خطر را می کاهند. از آنجایی که «هلیکوباکتر پیلوری» شایع است، تعجب آور نیست که پزشکان آن را مسوول بسیاری از بیماری های دیگر هم بدانند.
عفونت با «هلیکوباکتر پیلوری» پس از سال ها ممکن است به «گاستریت آتروفیک» بینجامد؛ عارضه یی که در آن پوشش درونی معده نازک می شود و مقدار کافی اسید تولید نمی کند تا ویتامین B۱۲ را از غذا آزاد کند.
بحث برانگیزتر ارتباط احتمالی بین «هلیکوباکتر پیلوری» و سوء هاضمه بدون زخم یا non-ulcer dyspepsia است، نامی پر طول و تفصیل که برای بیماران علائمی شبیه زخم گوارشی تولید می کند (مثلاً درد در قسمت فوقانی شکم، پری زودرس، آروغ زدن و تهوع) بدون اینکه زخمی وجود داشته باشد.
در حال حاضر بیشتر شواهد حاکی از آن است که درمان «هلیکوباکتر پیلوری» این علائم را در این گروه از بیماران تخفیف نمی دهد، در حالی که درمان در رفع علائم افراد دارای علائم مربوط به زخم واقعی بسیار موثر است.
پزشکان توافق دارند که «هلیکوباکتر پیلوری» در ایجاد «بیماری ریفلاکس معدی-روده یی» (GERD) بازگشت محتویات اسیدی معده به داخل مری که باعث سوزش سر دل می شود، نقشی ندارد - برعکس، اختلاف نظر در اینجا در این باره است که آیا «هلیکوباکتر پیلوری» ممکن است در واقع با کاهش اسید معده در مقابل GERD محافظت ایجاد کند.برخی شواهد همچنین «هلیکوباکتر پیلوری» را به سایر بیماری ها از کم خونی و فقر آهن گرفته تا مشکلات پوستی و خونی، میزان پایین کلسترول خوب HDL خون و تصلب شرایین ارتباط داده اند. پژوهش های بیشتری مورد نیاز است تا تعیین کند آیا این ارتباط ها واقعاً وجود دارند یا نه.
● تشخیص
آسان ترین راه تشخیص «هلیکوباکتر پیلوری» انجام یک آزمایش خونی است که می تواند پادتن ها یا آنتی بادی هایی را شناسایی کند که در پاسخ به عفونت تشکیل می شوند.
به رغم آسانی انجام آزمایش خون، این شیوه دارای دو محدودیت است؛ اول اینکه نمی تواند میان یک عفونت فعال که باعث بیماری می شود و یک عفونت نهفته که علائمی ایجاد نمی کند، تفاوتی قائل شود و دوم اینکه آزمایش خون نمی تواند بگوید که آیا درمان باعث معالجه بیماری و ریشه کنی باکتری شده است یا نه، چرا که پادتن های ضدباکتری مدت ها پس از نابودی آن در خون باقی می مانند.با این وجود اگر میزان پادتن قبل از درمان بسیار بالا باشد، نشان دهنده عفونت فعال است، در حالی که کاهش شدید پس از درمان بیانگر موفقیت آن است.
دو آزمایش غیرتهاجمی دیگر به پزشکان امکان می دهد که عفونت فعال با «هلیکوباکتر پیلوری» را تشخیص دهند و با دقت بسیار معالجه بیماری را ارزیابی کنند.آزمون جدیدتر میزان پروتئین های باکتری را در نمونه مدفوع شناسایی می کند. حدود ۹۴ درصد بیماران دارای عفونت فعال «هلیکوباکتر پیلوری» آزمایش مدفوع مثبت است و اگر درمان موفقیت آمیز باشد، نتیجه آزمایش تقریباً همه این افراد یک تا چهار هفته پس از درمان منفی می شود.
آزمون قدیمی تر بر توانایی «هلیکوباکتر پیلوری» در تجزیه اوره متکی است.
«آزمایش تنفسی اوره» یک شیوه سریع، دقیق و ایمن برای شناسایی «هلیکوباکتر پیلوری» است و از آنجایی که تنها باکتری های فعال را شناسایی می کند، می تواند برای آزمایش معالجه باکتری به کار رود.اغلب بیمارانی که گمان می رود «هلیکوباکتر پیلوری» داشته باشند، می توانند با یکی از این سه آزمایش غیرتهاجمی تشخیص داده شوند. اما قدیمی ترین آزمایش برای «هلیکوباکتر پیلوری» یک شیوه تهاجمی است که استاندارد طلایی باقی می ماند.
در واقع آندوسکوپی برای مستند ساختن عفونت خودالقاشده دکتر «مارشال» در سال ۱۹۸۴ مورد استفاده قرار گرفت.همه بیمارانی که در معرض خطر سرطان معده هستند، باید تحت آندوسکوپی قرار گیرند؛ علائم هشداردهنده یی که نیاز به آندوسکوپی را مطرح می کنند در ادامه فهرست شده اند.پیش از آندوسکوپی به بیمار یک داروی مسکن داده می شود و یک ماده بی حسی به گلوی او اسپری می شود. سپس پزشکان لوله فیبر نوری آندوسکوپ را از طریق دهان به معده می فرستند. آنها پوشش معده را بررسی می کنند و بیوپسی یا تکه برداری انجام می دهند.
برای تشخیص سریع می توان نمونه بافت معده را از لحاظ وجود آنزیم «هلیکوباکتر پیلوری» که اوره را تجزیه می کند، مورد آزمایش قرار داد.متخصصان آسیب شناسی با استفاده از میکروسکوپ و رنگ آمیزی های مخصوص می توانند خود باکتری را نیز در مخاط معده ببینند و آن را از لحاظ حساسیت به انواع پادتن ها مورد آزمایش قرار دهند.
● درمان
وقتی صحبت عفونت می شود، همه به یاد آنتی بیوتیک و علاج فوری می افتند. این شیوه برای بسیاری از باکتری ها موثر است، اما نه برای «هلیکوباکتر پیلوری» که توانایی غریبی برای مقاوم شدن به آنتی بیوتیک ها دارد. خوشبختانه پزشکان می توانند با استفاده از درمان ترکیبی آنتی بیوتیک بر این مشکل فائق آیند.بسیاری از برنامه های درمانی در دسترس هستند؛ در همه آنها ترکیبی از دست کم دو آنتی بیوتیک به علاوه یک یا چند داروی خنثی کننده اسید به کار می روند. برخی از داروهایی که معمولاً مورد استفاده هستند، اینها هستند؛
آموکسی سیلین؛ این داروی مشتق از پنی سیلین نسبت به داروهای مشابه موثرتر است زیرا به داخل شیره معده ترشح می شود. این دارو معمولاً با دوز ۱۰۰۰ میلی گرم و دو بار در روز تجویز می شود. عوارض جانبی عمده آن دانه های پوستی و اسهال هستند.
کلاریترومایسین؛ این عضو خانواده اریترومایسین یکی از موثرترین داروها برای «هلیکوباکتر پیلوری» است و معمولاً با دوز ۵۰۰ میلی گرم و دو بار در روز تجویز می شود. عوارض جانبی عمده این دارو مزه ناخوشایند در دهان، تهوع و اسهال است. این دارو گران هم است.
مترونیدازول؛ این دارو که زمانی همیشه بر «هلیکوباکتر پیلوری» موثر واقع می شد، اکنون با بروز مقاومت میکروبی روبه رو شده است و بنابراین پزشکان آن را تنها برای بیمارانی که نمی توانند آموکسی سیلین مصرف کنند، به کار می برند. دوز معمول این دارو برای هلیکوباکتر پیلوری ۵۰۰ میلی گرم و دو بار در روز است. عارضه جانبی عمده این دارو مزه غیرطبیعی در دهان، تهوع و بی اشتهایی، سردرد و در موارد نادری تحریک اعصاب است.
تتراسیکلین؛ معمولاً با دوز ۵۰۰ میلی گرم و چهار بار در روز تجویز می شود. تتراسیکلین بیش از همه در ترکیب با سایر داروها برای بیمارانی که درمان های خط اول در آنها موثر نبوده است به کار می رود. عوارض جانبی عمده این دارو شامل دانه های پوستی، حساسیت به نور خورشید و اسهال است.
اومپرازول؛ این دارو اولین دارو از رده داروهای «مهارکننده پمپ پروتون» بود و به میزان قابل توجهی از ترشح اسید معده می کاهد ولی اثر مستقیمی بر هلیکوباکتر ندارد، گرچه اثربخشی آنتی بیوتیک ها را می افزاید. دوز معمول این دارو برای «هلیکوباکتر پیلوری» ۲۰ میلی گرم در روز حین درمان آنتی بیوتیکی است. عارضه جانبی آن گاهگاهی سرگیجه است. بسیاری از داروهای مهارکننده پمپ پروتون در دسترس هستند و می توان آنها را جایگزین اومپرازول کرد.
بیسموت ساب سالیسیلات؛ گرچه بیسموت یک آنتی بیوتیک نیست، اما می تواند هلیکوباکتر پیلوری را در معده از بین ببرد. این دارو همیشه با دو آنتی بیوتیک همراه می شود و دوز معمول آن دو قرص و چهار بار در روز است. تنها عارضه جانبی رایج سیاه شدن مدفوع است.
رانیتیدین بیسموت سیترات؛ در این داروی جدید رانیتیدین را که سال ها برای کاهش ترشح اسید معده به کار می رفت با بیسموت که دارای خواص ضدباکتری است، ترکیب می کنند. این دارو به تنهایی نمی تواند هلیکوباکتر را ریشه کن کند. اغلب بیماران به دوز ۴۰۰ میلی گرم و دو بار در روز دارو به همراه سایر داروها به خوبی پاسخ می دهند.رژیم های درمانی بسیاری در دسترس هستند؛ این رژیم ها ایمن و موثر هستند، اما مشکل گرانی نسبی آنها و ناخوشایند بودن تحمل دوره درمان طولانی است. تا همین اواخر برنامه های ۱۰ تا ۱۴ روزه شیوه استاندارد بودند، اما اکنون بسیاری از پزشکان رژیم های درمانی ۷ روزه را ترجیح می دهند.
رایج ترین رژیم درمانی تجویز آموکسی سیلین، کلاریترومایسین و اومپرازول برای ۷ تا ۱۴ روز است. در یک ترکیب رایج دیگر تنها مترونیدازول به جای آموکسی سیلین تجویز می شود. یک رویکرد دیگر تجویز تتراسیکلین، مترونیدازول، بیسموت و اومپرازول برای دو هفته است. البته رژیم های درمانی متعدد دیگری نیز به وسیله متخصصان پیشنهاد شده اند.شواهد نشان می دهند که «هلیکوباکتر پیلوری» برای هزاران سال همزیست انسان ها بوده است، اما پزشکان تازه به حضور آن پی برده اند.

ریفلاکس را بیشتر آدمها تجربه میکنند. منظور از ریفلاکس، همان سوزش سردل یا به اصطلاح عامیانه «ترش کردن» است. ریفلاکس، احساس ناخوشایندی است که درصورت شدت گرفتن، واقعا غیرقابل تحمل میشود.
قدیمیها برای حل این مشکل درمانهای
سنتی و توصیههای تغذیهای خاصی داشتند (مثل خوردن سیب، شیر، عرق نعناع و
...) که گهگاه به درمان آن کمک میکرد. برای اینکه ببینیم اساسا تغذیه
چهقدر روی التیام این بیماری تأثیر دارد و آیا پرهیزهای غذایی میتوانند
جلوی این مشکل را بگیرند، نشستهایم پای حرفهای دکتر سید سعید حسینی،
متخصص تغذیه و رژیمدرمانی.
«ریفلاکس، در واقع، بازگشت محتویات معده
به مری است که معمولا 5/0 تا 2ساعت بعد از غذا اتفاق میافتد.» این، تعریفی
است که دکتر سید سعید حسینی، متخصص تغذیه و رژیم درمانی، از این عارضه
ارایه میدهد. چیزی که باعث سوزش مری میشود، اسید معده و هورمون پپسین
است: «این هورمون به مخاط مری آسیب میزند و در صورت تداوم به ضعف شدیدی در
این منطقه منجر میشود که در درازمدت ممکن است به بدخیمی منجر شود.»
علامت
بارز این ناراحتی، سوزش سردل یا احساس درد همراه با سوزش زیر جناغ سینه
است اما گاهی ریفلاکس با بیماریهای دیگری مثل ناراحتی قلبی و تنفسی اشتباه
گرفته میشود: «بعضی از بیماران با احساس درد قلبی مراجعه میکنند و
نمیدانند مشکل اصلیشان ریفلاکس است. این ناراحتی در موارد خیلی شدید
علایم تنفسی به وجود میآورد. بعضی از افراد که مدتها به عنوان بیماران
مبتلا به آسم و برونشیت تحت درمان بودهاند، در حقیقت ریفلاکس معده
داشتهاند. اینها به احتمال زیاد بعد از غذا میخوابیدهاند و محتویات
معدهشان وارد مری میشده و بعد از راه حلق به ریه میرسیده و مشکلات
تنفسی را ایجاد میکرده است اما به جای مراجعه به متخصص گوارش، نزد متخصص
ریه میرفتهاند.»
چاقی و بارداری ریفلاکس را تشدید میکنند
ریفلاکس عارضهای جدی است که باید
هرچه زودتر برای درمان آن اقدام کرد. اگر این ناراحتی برای مدتی طولانی
ادامه پیدا کند، ممکن است به ناراحتیهایی مثل اختلال در بلع از قبیل بلع
دردناک و خونریزیهای گوارشی ناشی از ناحیه زخم شده مری منجر شود.

اما چه عواملی این مشکل را به وجود میآورند؟
به گفته دکتر حسینی: «ریفلاکس یک سری
علل اولیه و ثانویه دارد. علل اولیه به وجود آورنده این عارضه عبارتاند از
سیگار کشیدن، مصرف داروهای شلکننده عضلانی مثل داروهای گشادکننده عروق
قلب، داروهایی که برای درمان آسم داده میشود (مثلا آمینوفیلین و تئوفیلین)
و علل ثانویه هم عواملی هستند که باعث افزایش فشارهای شکمی میشوند (مثلا
چاقی یا بارداری).
افزایش پروژسترون به هردلیلی از جمله بارداری یا مصرف
داروهای ضدبارداری یا عادت ماهانه هم از عوامل ثانویه این مشکل هستند.
ورزشهای شدید همراه با خم و راست شدن بعد از غذا، پرخوری و بلافاصله
خوابیدن بعد از غذا، روی شکم خوابیدن، پوشیدن لباسهای تنگ که روی شکم و
ناحیه کمر فشار وارد میکنند هم از عوامل تشدید کننده این عارضه به حساب
میآیند که برای فرو نشاندن آن لازم است علل یاد شده را برطرف کرد.»
از غذاهای چرب و تند پرهیز کنید
شاید بعضی از نکاتی را که دکتر حسینی
به عنوان درمان تغذیهای ریفلاکس توصیه میکند، قبلا خودتان به صورت تجربی
پیدا کرده باشید ولی بعضی از آنها را به طور حتم نمیدانید: «کسانی که دچار
ریفلاکس معده هستند، باید از خوردن غذای پرچرب پرهیز کنند. چربیها دیرتر
از مواد کربوهیدراتدار و قندی از معده تخلیه میشوند و به همین دلیل،
احتمال بازگشت محتویات معده به مری را بیشتر میکنند. غذاهایی هم هستند که
انتهای تحتانی مری را شل میکنند و باید از مصرفشان خودداری کرد؛ مثل
شکلات، نوشابههای کافئیندار، چای، قهوه، پیاز، سیر و نعناع.»
بله، درست است؛ نعناع! چیزی که همه
فکر میکنند برای ریفلاکس معده خوب است ولی دکتر حسینی معتقد است نعناع به
دلیل خاصیت شلکنندگی انتهای مری میتواند این عارضه را تشدید کند. در ضمن،
باید از خوردن سرکه به همراه سالاد نیز اجتناب کرد و غذاهایی که اضافه
اسید معده را جذب میکنند (مثل شیر، تخم مرغ و غذاهای نشاستهای) بیشتر
خورد. غذاهای پر سس به خصوص سسهای چرب و غذاهای پر ادویه هم این مشکل را
بیشتر میکند. مواد نگهدارنده و افزودنیها، چیپس و انواع اسنک هم
میتوانند سوزش انتهای مری را تشدید کنند.
دکتر حسینی به افراد مبتلا به این
عارضه توصیه میکند که وعدههای غذاییشان را بیشتر و حجم غذایشان را کمتر
کنند؛ از نوشیدن مایعات همراه غذا پرهیز کنند؛ بعد از غذا دراز نکشند و
هنگام خواب، به پشت نخوابند.
او درباره جویدن آدامس بعد از غذا نیز
میگوید: «آدامس تأثیر دوگانهای روی ریفلاکس معده دارد. از طرفی با
افزایش ترشح بزاق، اسید معده را کاهش میدهد و سوزش را کمتر میکند و از
طرف دیگر به دلیل باز و بسته شدن مکرر دهان موقع جویدن، هوای زیادی وارد
معده میکند که به نفخ میانجامد و نفخ، فشار زیادی به معده وارد میکند و
ریفلاکس را تشدید میکند.» درباره میوهها نیز باید گفت خوردن آنها معمولا
مشکلی ایجاد نمیکند، به جز میوههایی که اسیدیته بالایی دارند (مثل مرکبات
که دارای ویتامین c یا اصطلاحا اسید اسکوربیک هستند) و ممکن است باعث
تشدید این عارضه شوند.
دکتر حسینی در انتها به افراد چاق و کسانی که دارای اضافه وزن هستند، توصیه میکند برای کاهش وزن خودشان اقدام کنند؛ چرا که چاقی شکمی یکی از علتهای اصلی این عارضه به حساب میآید.

نمونه ای از یک رژیم ضد ریفلاکس
صبحانه:
شیر یک لیوان
تخم مرغ آب پز 1 عدد
گوجه فرنگی 1 عدد
نان سنگک برشته 4 برش
میان وعده ساعت 10:
سیب 1 عدد
ناهار:
سینه مرغ آبپز 100 گرم
هویج، کدوسبز و سیبزمینی آبپز 1 لیوان
برنج کته شده 6 قاشق غذا خوری
عصرانه:
گلابی 1 عدد
خرمالو 2 عدد
شام:
ماهی کباب شده 60 گرم
قارچ، فلفل دلمهای، نخودفرنگی و ذرت بخارپز شده 1 لیوان
نان سنگک برشته 3 برش

یک متخصص گوارش و کبد با بیان
اینکه«بیشترین چیزی که باعث افزایش گاز معده و نفخ می شود نوع غذا و نحوه
غذا خوردن فرد است» گفت:«افراد مبتلا نباید از غذاهایی که قابل هضم نیستند
استفاده کنند.»
گاهی برخی از افراد احساس میکنند شکمشان بیش از حد قار و قور میکند در حالی که گرسنه نیستند، این افراد دچار نفخ و احساس وجود گاز زیاد در رودهها و شکم خود می کنند و بسیاری از بیمارانی که این مشکل را دارند شاید معده آنها مثل افراد عادی تولید گاز کند اما به دلیل اینکه معده این افراد حساسیت زیادی دارد تصور میکنند که بیشتر از افراد معمولی دچار نفخ میشوند.
بیشترین چیزی که باعث افزایش گاز معده و نفخ می شود نوع غذا و نحوه غذا خوردن فرد است چرا که برخی از افراد عادات غذایی بدی دارند و غذای خود را آهسته نمیخورند بلکه غذا را با عجله و به همراه مایعات زیاد و مخصوصا مایعات گازدار مثل نوشابههای گازدار می خورند و یا عادت دارند غذا و یا نوشیدنی های خود را هنگامی که خیلی داغ است میل کنند یا عادت به آدامس جویدنهای زیاد دارند که تمام این موارد میتواند بر این مشکل فرد نقش داشته باشد.
این فوق تخصص گوارش و کبد تصریح کرد:« افراد مبتلا نباید از غذاهایی که قابل هضم نیستند استفاده کنند به عنوان مثال مصرف انواع حبوبات و برخی سبزیجات مثل کلم باعث می شوند که باکتری های دستگاه گوارش شکسته شده و ایجاد اسیدهای چرب و در نهایت تولید گاز نماید.»
برای درمان افراد مبتلا ابتدا بایستی شرح حال کاملی از بیمار گرفته شود و معاینه دقیقی صورت گیرد تا بیمار مبتلا به بیماریهای ارگانیک و یا انسداد رودهای نباشد که در صورت ابتلا به این بیماری مواد در داخل روده ها تجمع پیدا کرده و خوب دفع نمیشود.»
پس از برطرف کردن این مشکلات باید روش غذا خوردن بیمار اصلاح شود و نباید پرخوری داشته باشد، از حجم غذاهای خود کم کند، با دهان بسته غذا بخورد، از مصرف زیاد مایعات خصوصا مایعات گازدار خودداری کند، مصرف زیاد سبوس ها، حبوبات، غذاهای فیبردار، برخی سبزیجات مثل کلم، پیاز، ترب، کلم بروکلی در افراد ایجاد حساسیت کرده و افراد دچار نفخ میشوند لذا باید از مصرف آنها خودداری کنند و میتوان گفت تنها چیزی که کمتر باعث نفخ می شود برنج است.
متخصصان تغذیه و طب جایگزین میگویند: چند چاشنی یا خوردنی گیاهی وجود دارند که بعنوان سوپر غذا برای درمان معده مفید و سودمند هستند.
این خوردنیهای شفابخش و تسکین دهنده درد معده اعلام کرد: زنجبیل حاوی یک ماده فعال به نام جینگرول است که طعم گرم و تند این چاشنی را ایجاد میکند و خواص تحریک کننده و درمانی دارد. این چاشنی با بهبود عملکرد آنزیمهای گوارشی به بهبود عملکرد سیستم هاضمه بدن کمک میکند.
رازیانه نیز حاوی مادهای موسوم به «آنتول» است که در تحریک ترشحات معده و دستگاه گوارش نقش دارد. رازیانه همچنین حاوی اسید اسپارتیک است که بعنوان یک ماده ضد نفخ عمل
میکند و به همین خاطر برخی افراد عادت دارند که بعد از هر وعده غذا،
دانههای رازیانه را میجوند. رازیانه یک گیاه هاضمه است که استفادههای
پزشکی و درمانی بسیاری از این لحاظ دارند.
خوردنی مفید بعدی ماست
که به دلیل دارا بودن پروبیوتیکها چندین فعالیت مختلف را در رودهها
انجام میدهد مانند تولید لاکتاز، نابود کردن باکتریهای مضر و بهبود
عملکرد مجاری گوارشی که به همین خاطر برای کمک به هضم غذا بسیار مفید است.
گیاه دیگری که برای مشکلات معده بسیار مورد استفاده قرار میگیرد، نعنا است. نعنا
بعنوان درمانی موثر برای سوء هاضمه، سوزش سردل، نفخ و درد معده و دستگاه
گوارش مورد استفاده قرار میگیرد. این گیاه مفید همچنین اشتها را تحریک
میکند و در درمان حالت تهوع و سردرد موثر است.
چای سوسن عنبر یا سوسنبر هم که از خانواده نعنا است، خشکی گلو را برطرف میکند.
گیاه بعدی برگ بو است که
برای درمان سردردهای میگرنی و کاهش استرس و اضطراب کاربرد مفید دارد.
بعلاوه به دستگاه هاضمه هم کمک میکند و خاصیت سم زدایی دارد.